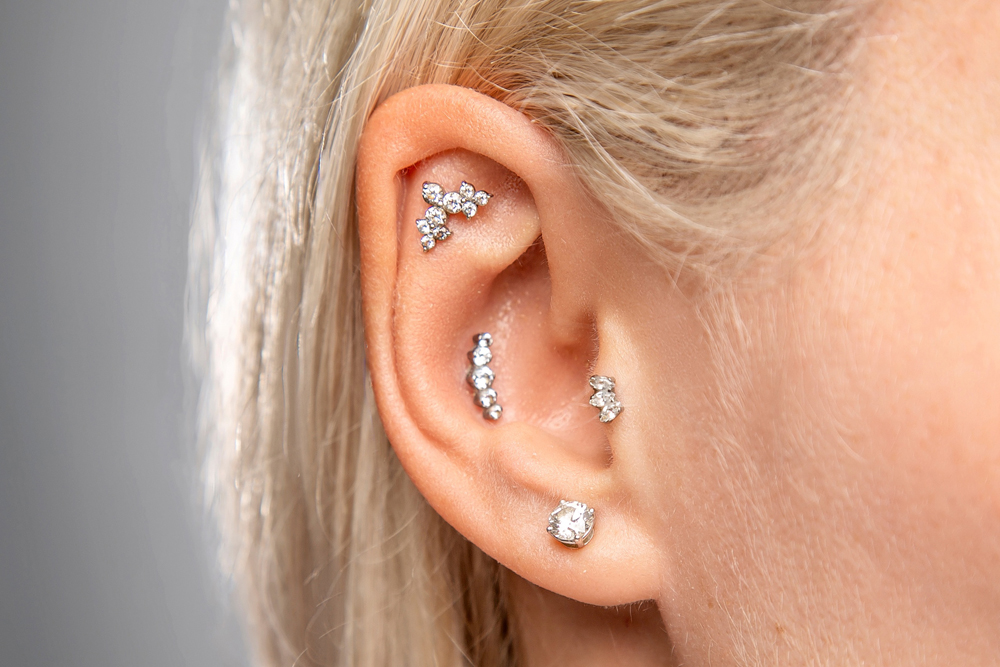
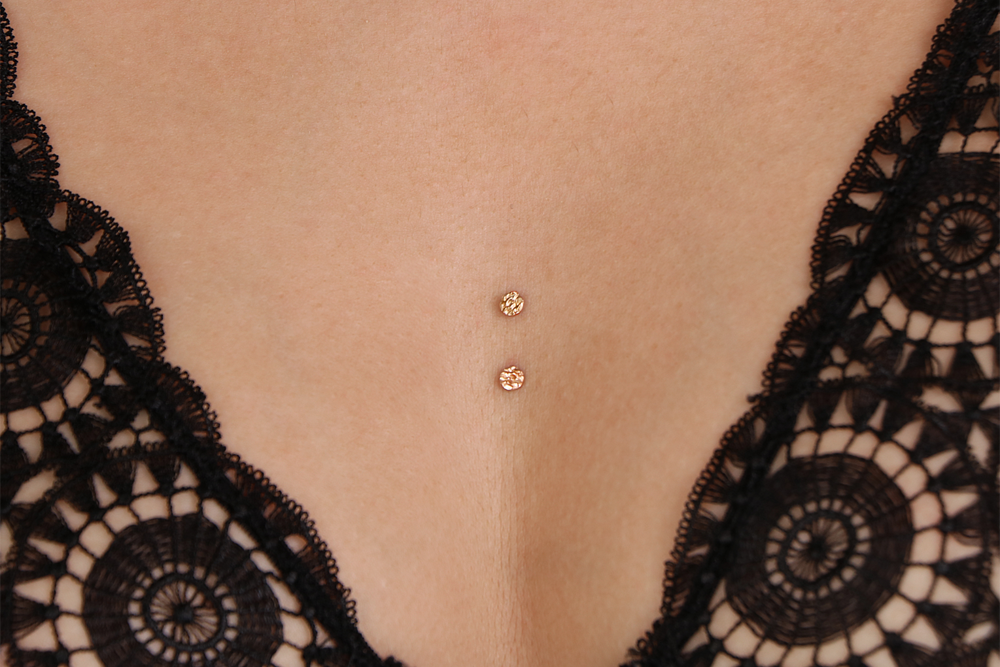
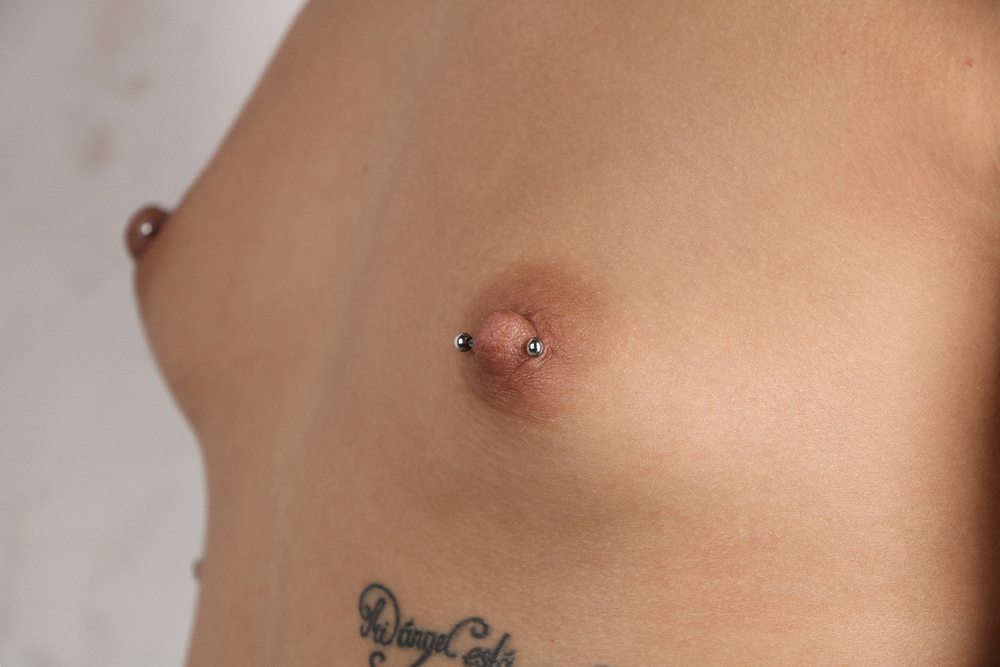
Пирсинг — это не просто украшение, это способ выразить свою индивидуальность. Выбор места и вида пирсинга может многое рассказать о человеке. Кто-то предпочитает небольшие и нежные украшения, кто-то — массивные и яркие.
Процедура пирсинга занимает всего несколько минут, но требует аккуратности и профессионализма. Важно выбрать опытного мастера, который использует качественные инструменты и украшения.
Если давно задумываетесь о пирсинге, но все еще сомневаетесь, то вот несколько причин сделать прокол мечты:
- Подчеркнуть свою красоту.
- Способ самовыражения.
- Добавить изюминку в свой образ.
Если решили сделать пирсинг, то важно помнить о следующих правилах:
- Выбирайте опытного мастера. Это очень важно, так как от профессионализма мастера зависит качество пирсинга и скорость его заживления.
- Следуйте рекомендациям мастера. Мастер расскажет, как ухаживать за пирсингом, чтобы он быстрее зажил и не вызывал осложнений.
- Не спешите менять украшения. Дайте пирсингу полностью зажить, прежде чем менять украшения.
Пирсинг — это безопасный и эффективный способ подчеркнуть свою индивидуальность. Если давно об этом мечтаете, то не бойтесь сделать шаг навстречу своему новому образу!







 Сайт содержит информацию, которая не рекомендована лицам, не достигшим совершеннолетия. Для входа на сайт, подтвердите свой возраст.
Сайт содержит информацию, которая не рекомендована лицам, не достигшим совершеннолетия. Для входа на сайт, подтвердите свой возраст.